Wat is Leishmaniasis of zandmugziekte precies?

Leishmaniasis is een ziekte die het waard is om iets over te leren. De karakteristieken van deze ziekte hebben het tot een groot probleem voor de volksgezondheid gemaakt. Het komt regelmatig voor in 88 landen van de wereld. Wereldwijd heeft het 14 miljoen mensen getroffen en zijn er elk jaar 2 miljoen nieuwe gevallen.
Ten eerste beschouwen velen leishmaniasis als een van de zeven belangrijkste tropische ziekten wereldwijd. Ondanks dat wordt deze aandoening behoorlijk verwaarloosd en vergeten.
Volgens een studie van het National Epidemiology Center (Spaanse link), om Spanje als voorbeeld te nemen, was er tussen 2014 en 2017 sprake van 1.359 autochtone gevallen verspreid over 15 autonome gemeenschappen.
Leishmaniasis: wat is het precies?
Leishmaniasis is een besmettelijke infectie die wordt veroorzaakt door verschillende soorten protozoa van het geslacht Leishmania (Engelse link).
Deze protozoa, ook wel parasieten genoemd, zijn microscopisch kleine organismen die een vector nodig hebben om te worden overgedragen. Een vector is een dier dat ziekteverwekkers overdraagt van een besmet persoon of besmet dier naar een gezond persoon.
Met andere woorden, de ziekte wordt niet verspreid door direct contact. Er is een tweede organisme nodig dat het micro-organisme overdraagt. Dit mechanisme is vergelijkbaar met de ziekte malaria.
Meestal zijn deze vectoren ongewervelde dieren, zoals muggen, vlooien, luizen en teken. In het geval van de ziekte waar we het in dit artikel over hebben, wordt de leishmania-protozoa overgedragen door de beet van de zandmug (Spaanse link).
Lees ook:
Geurkaarsen die insecten afweren maken doe je met deze tips!
De mug raakt geïnfecteerd wanneer hij bloed opzuigt van een besmet persoon of dier. Eenmaal in het lichaam van de vector veroorzaakt de parasiet geen symptomen. De parasiet ontwikkelt en deelt zich echter wel gewoon.
Als er voldoende parasieten zijn, gaan ze naar de mond en keelholte van de mug en worden ze bij de volgende beet door de mug geïnjecteerd in een lichaam. Dit gebeurt als de geïnfecteerde zandmug een ander mens of dier bijt. Zo wordt de leishmania overgedragen en dat is wanneer een besmetting optreedt.
Ondanks het afweersysteem van het menselijk lichaam sterft de ziekteverwekker niet. In plaats daarvan reproduceert het in de macrofagen in het bloed en weefsels, die daardoor uiteindelijk afbreken en de protozoa vrijgeven in het bloed. Daardoor raken andere macrofagen geïnfecteerd en deze cyclus blijft dan doorgaan.
De zandmug: waar komt deze vector voor?
Zandmuggen houden van vocht en warmte. Om die reden zijn ze gemakkelijk te vinden in tropische en subtropische gebieden. Hij leeft echter ook in het Middellandse Zeegebied.
Volgens de Wereldgezondheidsorganisatie (WHO) heeft leishmaniasis alles te maken met veranderingen van het klimaat. Laten we eens kijken naar enkele van de risicofactoren.
- Socio-economische omstandigheden: armoede leidt vaak tot slechte huisvestingsomstandigheden en slechte sanitaire voorzieningen. Om die reden verhoogt dit probleem het risico op leishmaniasis. Het ontbreken van beschermende middelen bevordert de broed- en rustontwikkeling van de overdragende muggen.
- Ondervoeding: het tekort aan eiwitten, ijzer, vitamines en mineralen zorgt ervoor dat mensen een zwak afweersysteem hebben. Hierdoor kan de ziekte gemakkelijk voortschrijden en zich verspreiden.
- Bevolkingsmobiliteit: het stichten van nieuwe nederzettingen in voorheen beboste gebieden (de habitat van de mug) leiden tot een snelle toename van het aantal gevallen.
- Veranderingen in de natuur: ontbossing, damconstructies, irrigatiesystemen en verstedelijking zorgen ervoor dat muggen meer contact hebben met mensen.
- Klimaatverandering: leishmania is erg gevoelig voor veranderingen in weersomstandigheden. Variaties in temperatuur en vochtigheid in verschillende gebieden zorgen ervoor dat muggen migreren naar plaatsen waar ze voorheen niet leefden.
Wat zijn de symptomen van leishmaniasis?
Er zijn minstens 20 soorten protozoa van het geslacht Leishmania die door vectoren kunnen worden overgedragen. Afhankelijk van de soort en de mate van invasie in het lichaam kunnen mensen verschillende symptomen vertonen.
Daarom heeft deze aandoening verschillende uitingsvormen (Spaanse link). De drie meestvoorkomende vormen zullen we hieronder bespreken.
Cutane leishmaniasis
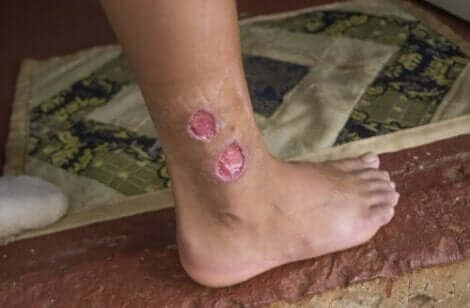
Cutane leishmaniasis treedt op wanneer de infectie alleen plaatsvindt in het gebied van de beet. Veel mensen kennen het als ‘botón del Oeste’ en de vorm komt meestal voor rond de Middellandse Zee. Rond het gebied van de beet verschijnt een verzweerd uitsteeksel, dat soms automatisch geneest maar wel een litteken achterlaat (Spaanse link).
Muco-cutane leishmaniasis
De parasiet kan zich van de huid naar de slijmvliezen verspreiden, vooral in de bovenste luchtwegen. De klachten die hierbij optreden zijn onder andere zwelling, roodheid en ulceratie van de slijmvliezen.
Viscerale leishmaniasis
Naast het type infecterende protozoa, is het ook belangrijk om rekening te houden met de werking van het immuunsysteem van de geïnfecteerde. Wanneer deze verdediging faalt, migreert de parasiet in de ingewanden. De meest getroffen inwendige organen zijn:
- het beenmerg
- de lymfeklieren
- de lever
- de milt
Hoe kun je voorkomen dat je de zandmugziekte krijgt?
Leishmaniasis is besmettelijk zolang de vector bestaat. Niemand weet echt of er daadwerkelijk een overdracht van mens op mens kan plaatsvinden.
Er zijn wel een paar specifieke gevallen geregistreerd, bijvoorbeeld bij mensen die injectiespuiten delen om drugs te injecteren. Medische bloedtransfusies zijn echter volkomen veilig omdat het gedoneerde bloed veel controles ondergaan.
Het is echter waar dat er meer besmette zandmuggen zullen zijn op een plek waar geïnfecteerde mensen zijn. Dit vergroot uiteraard de kans dat de mensen die daar wonen besmet raken.
Je kunt leishmaniasis als een besmettelijke ziekte beschouwen gezien de rol van de vector bij het verspreiden van deze ziekte. Daarom begint de belangrijkste preventie met het vermijden van muggenbeten, vooral bij mensen die naar landen reizen waar de ziekte veel voorkomt en de mensen die daar wonen.
Tips om beten van de zandmug zo veel mogelijk te voorkomen:
- Gebruik insectenwerende middelen op de onbedekte huid.
- Gebruik klamboes en muggennetjes op kleding en behandel deze met medicijnen, zoals permethrin.
- Draag sokken, overhemden met lange mouwen, broeken in plaats van loshangende kleding om te voorkomen dat muggen toegang krijgen tot de huid.
- Vermijd buitenactiviteiten van zonsondergang tot zonsopgang in tropische gebieden. Op dat moment zijn de muggen het meest actief.
Leishmaniasis is een ziekte die het waard is om iets over te leren. De karakteristieken van deze ziekte hebben het tot een groot probleem voor de volksgezondheid gemaakt. Het komt regelmatig voor in 88 landen van de wereld. Wereldwijd heeft het 14 miljoen mensen getroffen en zijn er elk jaar 2 miljoen nieuwe gevallen.
Ten eerste beschouwen velen leishmaniasis als een van de zeven belangrijkste tropische ziekten wereldwijd. Ondanks dat wordt deze aandoening behoorlijk verwaarloosd en vergeten.
Volgens een studie van het National Epidemiology Center (Spaanse link), om Spanje als voorbeeld te nemen, was er tussen 2014 en 2017 sprake van 1.359 autochtone gevallen verspreid over 15 autonome gemeenschappen.
Leishmaniasis: wat is het precies?
Leishmaniasis is een besmettelijke infectie die wordt veroorzaakt door verschillende soorten protozoa van het geslacht Leishmania (Engelse link).
Deze protozoa, ook wel parasieten genoemd, zijn microscopisch kleine organismen die een vector nodig hebben om te worden overgedragen. Een vector is een dier dat ziekteverwekkers overdraagt van een besmet persoon of besmet dier naar een gezond persoon.
Met andere woorden, de ziekte wordt niet verspreid door direct contact. Er is een tweede organisme nodig dat het micro-organisme overdraagt. Dit mechanisme is vergelijkbaar met de ziekte malaria.
Meestal zijn deze vectoren ongewervelde dieren, zoals muggen, vlooien, luizen en teken. In het geval van de ziekte waar we het in dit artikel over hebben, wordt de leishmania-protozoa overgedragen door de beet van de zandmug (Spaanse link).
Lees ook:
Geurkaarsen die insecten afweren maken doe je met deze tips!
De mug raakt geïnfecteerd wanneer hij bloed opzuigt van een besmet persoon of dier. Eenmaal in het lichaam van de vector veroorzaakt de parasiet geen symptomen. De parasiet ontwikkelt en deelt zich echter wel gewoon.
Als er voldoende parasieten zijn, gaan ze naar de mond en keelholte van de mug en worden ze bij de volgende beet door de mug geïnjecteerd in een lichaam. Dit gebeurt als de geïnfecteerde zandmug een ander mens of dier bijt. Zo wordt de leishmania overgedragen en dat is wanneer een besmetting optreedt.
Ondanks het afweersysteem van het menselijk lichaam sterft de ziekteverwekker niet. In plaats daarvan reproduceert het in de macrofagen in het bloed en weefsels, die daardoor uiteindelijk afbreken en de protozoa vrijgeven in het bloed. Daardoor raken andere macrofagen geïnfecteerd en deze cyclus blijft dan doorgaan.
De zandmug: waar komt deze vector voor?

Zandmuggen houden van vocht en warmte. Om die reden zijn ze gemakkelijk te vinden in tropische en subtropische gebieden. Hij leeft echter ook in het Middellandse Zeegebied.
Volgens de Wereldgezondheidsorganisatie (WHO) heeft leishmaniasis alles te maken met veranderingen van het klimaat. Laten we eens kijken naar enkele van de risicofactoren.
- Socio-economische omstandigheden: armoede leidt vaak tot slechte huisvestingsomstandigheden en slechte sanitaire voorzieningen. Om die reden verhoogt dit probleem het risico op leishmaniasis. Het ontbreken van beschermende middelen bevordert de broed- en rustontwikkeling van de overdragende muggen.
- Ondervoeding: het tekort aan eiwitten, ijzer, vitamines en mineralen zorgt ervoor dat mensen een zwak afweersysteem hebben. Hierdoor kan de ziekte gemakkelijk voortschrijden en zich verspreiden.
- Bevolkingsmobiliteit: het stichten van nieuwe nederzettingen in voorheen beboste gebieden (de habitat van de mug) leiden tot een snelle toename van het aantal gevallen.
- Veranderingen in de natuur: ontbossing, damconstructies, irrigatiesystemen en verstedelijking zorgen ervoor dat muggen meer contact hebben met mensen.
- Klimaatverandering: leishmania is erg gevoelig voor veranderingen in weersomstandigheden. Variaties in temperatuur en vochtigheid in verschillende gebieden zorgen ervoor dat muggen migreren naar plaatsen waar ze voorheen niet leefden.
Wat zijn de symptomen van leishmaniasis?
Er zijn minstens 20 soorten protozoa van het geslacht Leishmania die door vectoren kunnen worden overgedragen. Afhankelijk van de soort en de mate van invasie in het lichaam kunnen mensen verschillende symptomen vertonen.
Daarom heeft deze aandoening verschillende uitingsvormen (Spaanse link). De drie meestvoorkomende vormen zullen we hieronder bespreken.
Cutane leishmaniasis

Cutane leishmaniasis treedt op wanneer de infectie alleen plaatsvindt in het gebied van de beet. Veel mensen kennen het als ‘botón del Oeste’ en de vorm komt meestal voor rond de Middellandse Zee. Rond het gebied van de beet verschijnt een verzweerd uitsteeksel, dat soms automatisch geneest maar wel een litteken achterlaat (Spaanse link).
Muco-cutane leishmaniasis
De parasiet kan zich van de huid naar de slijmvliezen verspreiden, vooral in de bovenste luchtwegen. De klachten die hierbij optreden zijn onder andere zwelling, roodheid en ulceratie van de slijmvliezen.
Viscerale leishmaniasis
Naast het type infecterende protozoa, is het ook belangrijk om rekening te houden met de werking van het immuunsysteem van de geïnfecteerde. Wanneer deze verdediging faalt, migreert de parasiet in de ingewanden. De meest getroffen inwendige organen zijn:
- het beenmerg
- de lymfeklieren
- de lever
- de milt
Hoe kun je voorkomen dat je de zandmugziekte krijgt?
Leishmaniasis is besmettelijk zolang de vector bestaat. Niemand weet echt of er daadwerkelijk een overdracht van mens op mens kan plaatsvinden.
Er zijn wel een paar specifieke gevallen geregistreerd, bijvoorbeeld bij mensen die injectiespuiten delen om drugs te injecteren. Medische bloedtransfusies zijn echter volkomen veilig omdat het gedoneerde bloed veel controles ondergaan.
Het is echter waar dat er meer besmette zandmuggen zullen zijn op een plek waar geïnfecteerde mensen zijn. Dit vergroot uiteraard de kans dat de mensen die daar wonen besmet raken.
Je kunt leishmaniasis als een besmettelijke ziekte beschouwen gezien de rol van de vector bij het verspreiden van deze ziekte. Daarom begint de belangrijkste preventie met het vermijden van muggenbeten, vooral bij mensen die naar landen reizen waar de ziekte veel voorkomt en de mensen die daar wonen.
Tips om beten van de zandmug zo veel mogelijk te voorkomen:
- Gebruik insectenwerende middelen op de onbedekte huid.
- Gebruik klamboes en muggennetjes op kleding en behandel deze met medicijnen, zoals permethrin.
- Draag sokken, overhemden met lange mouwen, broeken in plaats van loshangende kleding om te voorkomen dat muggen toegang krijgen tot de huid.
- Vermijd buitenactiviteiten van zonsondergang tot zonsopgang in tropische gebieden. Op dat moment zijn de muggen het meest actief.
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Weiss, Pedro. “Epidemiología y clínica de las leishmaniosis tegumentarias en el Perú.” Revista Perúana de Medicina Experimental y Salud Publica 2.3 (1943): 209-248.
- Chang, Patricia, et al. “Lip Leishmaniasis.” Dermatología Cosmética, Médica y Quirúrgica 17.1 (2019): 30-35.
- Martínez, B. Fernández, D. Gómez Barroso, and R. Cano Portero. “La leishmaniasis en España: evolución de los casos notificados a La Red Nacional de Vigilancia Epidemiológica desde 2005 a 2017 y resultados de la vigilancia de 2014 a 2017.” Boletín epidemiológico semanal 27.2 (2019): 15-27.
- Javier, Sosa Ávila Ediel, Caro Lozano Janett, and Zúñiga Carrasco Iván Renato. “Perfil epidemiológico de la leishmaniasis: una enfermedad olvidada en México.” Enfermedades infecciosas y microbiología 34.1 (2014): 31.
- Boelaert, M., et al. “The poorest of the poor: a poverty appraisal of households affected by visceral leishmaniasis in Bihar, India.” Tropical medicine & international health 14.6 (2009): 639-644.
- Matía Hernando, Belén. “Impacto de un brote de leishmaniasis en población inmunosuprimida no VIH.” (2019).
- Vera-Izaguirre, Diana S., et al. “Leishmaniasis. A review.” Dermatología Cosmética, Médica Y Quirúrgica 4.4 (2006): 252-260.
- Domínguez-Ugalde, María Guadalupe, et al. “Chronic localized cutaneous leishmaniasis.” Dermatología Revista Mexicana 63.6 (2020): 600-605.
- Tovar, Catalina, and María Yasnot. “Visceral Leishmaniasis in Latin America and therapy perspectives.” Revista MVZ Córdoba 22 (2017).
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







