Alles dat je over goedaardige tumoren moet weten

Goedaardige tumoren op de huid zijn een groep aandoeningen die verschillende oorzaken kunnen hebben. Hun classificatie is vaak gebaseerd op het gebied waar ze voorkomen, hun grootte, kleur, verspreiding en symptomen. Behalve de esthetische wijziging veroorzaken ze in ieder geval geen grote problemen.
Volgens een artikel gepubliceerd in het Journal of Cutaneous and Aesthetic Surgery (Engelse link) treden deze veranderingen op wanneer er sprake is van een proliferatie van een of meerdere componenten van de huid.
En hoewel ze meestal niet ernstig zijn, moet je je dermatoloog bezoeken zodat hij of zij ze kan beoordelen. Wil je nog meer over dit onderwerp weten? Blijf dan lezen!
Waarom verschijnen er goedaardige tumoren?
Zoals alle neoplasmata is een goedaardige tumor een massa abnormale cellen. Wat hen echter van kwaadaardige tumoren onderscheidt, is dat ze niet het vermogen hebben om weefsels te omringen of zich naar andere delen van het lichaam te verspreiden.
Dit type tumorlaesies is door een beschermende capsule omgeven die hun extractie vergemakkelijkt. Bloedonderzoek, beeldvormende onderzoeken (zoals een röntgenfoto) of een biopsie kunnen op hun beurt uitwijzen of de tumor kwaadaardig of goedaardig is.
Soorten goedaardige tumoren

De meeste tumoren die op de huid verschijnen, zijn goedaardig. Toch moet je ze door de dermatoloog laten controleren. De meeste mensen zullen gedurende hun leven een grote verscheidenheid aan huidgroei en veranderingen ervaren.
Artsen, die de juiste opleiding en ervaring hebben (Engelse link), zullen de meeste van deze laesies op de huid door middel van een klinisch onderzoek kunnen classificeren.
Adenoom
Een adenoom is een goedaardig epitheliaal neoplasma dat uit de talg- of zweetklieren ontstaat. Voorbeelden van adenomen (Engelse link) zijn onder andere de volgende:
- Talgachtig adenoom
- Apocrien tubulair adenoom
- Hydradenoom
Fibroom
De dermatofibroom, ook wel bekend als ‘fibreus histiocytoom’, is een van de meestvoorkomende weke delen huidlaesies. In feite vertegenwoordigt het ongeveer 3% van de monsters die door dermatopathologische laboratoria worden ontvangen (Engelse link).
Als de klassieke klinische en pathologische kenmerken aanwezig zijn, dan is de diagnose meestal eenvoudig. Het komt vaker voor bij volwassenen van middelbare leeftijd en iets vaker bij vrouwen. Ze bevinden zich vaak op de ledematen en zien eruit als kleine, verheven, hyperkeratotische huidknobbeltjes met een roodbruin oppervlak (Engelse link).
Lees ook:
Gewoontes die je huid tegen kanker helpen beschermen
Lipoom
Patiënten met een lipoom klagen vaak over een zachte, beweeglijke weefselmassa die onder de huid voelbaar is. Deze zijn meestal pijnloos, tenzij ze de gewrichten, zenuwen of bloedvaten binnendringen.
Over het algemeen zijn het goedaardige entiteiten en er is geen risico op kwaadaardige transformatie (Engelse link), hun prognose is erg goed. Als ze eenmaal zijn verwijderd, dan komen ze meestal niet meer terug. Het is echter absoluut noodzakelijk dat de vezelachtige capsule rond de lipoom volledig wordt verwijderd om dit te voorkomen.
Myoom
Leiomyomen zijn goedaardige tumoren die uit gladde spieren voortkomen en worden het vaakst in het baarmoedermyometrium, het maagdarmkanaal, de huid en de onderste ledematen van vrouwen van middelbare leeftijd gezien.
Klinisch kunnen bindweefseltumoren, bijvoorbeeld vleesbomen en lipomen, bevindingen vertonen die vergelijkbaar zijn met die van leiomyoom, daarom moet er een differentiële diagnose worden gesteld.
Osteochondroom
Osteochondromen komen vaak voor. Ze vertegenwoordigen in feite 20 tot 50% van alle goedaardige bottumoren (Engelse link). Ze kunnen enkelvoudig zijn of als meerdere verschijnen. De solitaire vorm heeft een goede prognose en de kwaadaardige transformatie komt in 1% van de gevallen voor.
De meeste solitaire laesies zijn bovendien meestal klein en asymptomatisch. De diagnose en behandeling van deze aandoening vereist echter de samenwerking van verschillende gezondheidsberoepen.
Moedervlek (naevi)
Nevus zijn gepigmenteerde huidlaesies die vanaf de geboorte kunnen verschijnen en na verloop van tijd als gevolg van overvloedige blootstelling aan de zon zonder voldoende bescherming kwaadaardig kunnen worden.
Naast het evalueren van kenmerken A tot E van een gepigmenteerde laesie, zijn er specifieke dermatoscopische patronen om het onderzoek verder te begeleiden.
We raden ten zeerste aan om zonnebrandcrème en zelfonderzoek te gebruiken om de ontwikkeling van melanoom te voorkomen (Engelse link). We raden ook aan om overmatige blootstelling aan zonnebanken te vermijden.
Symptomen van goedaardige tumoren
Niet alle goedaardige tumoren vertonen een symptomatologie. Vanwege hun grootte kunnen ze echter gemakkelijk door palpatie worden gelokaliseerd. Enkele van hun belangrijkste kenmerken zijn de volgende:
- Pijn door compressie van omliggende weefsels.
- Volume of verhoogd oppervlak.
- Paresthesie.
- Jeuk.
Juiste diagnose van goedaardige tumoren
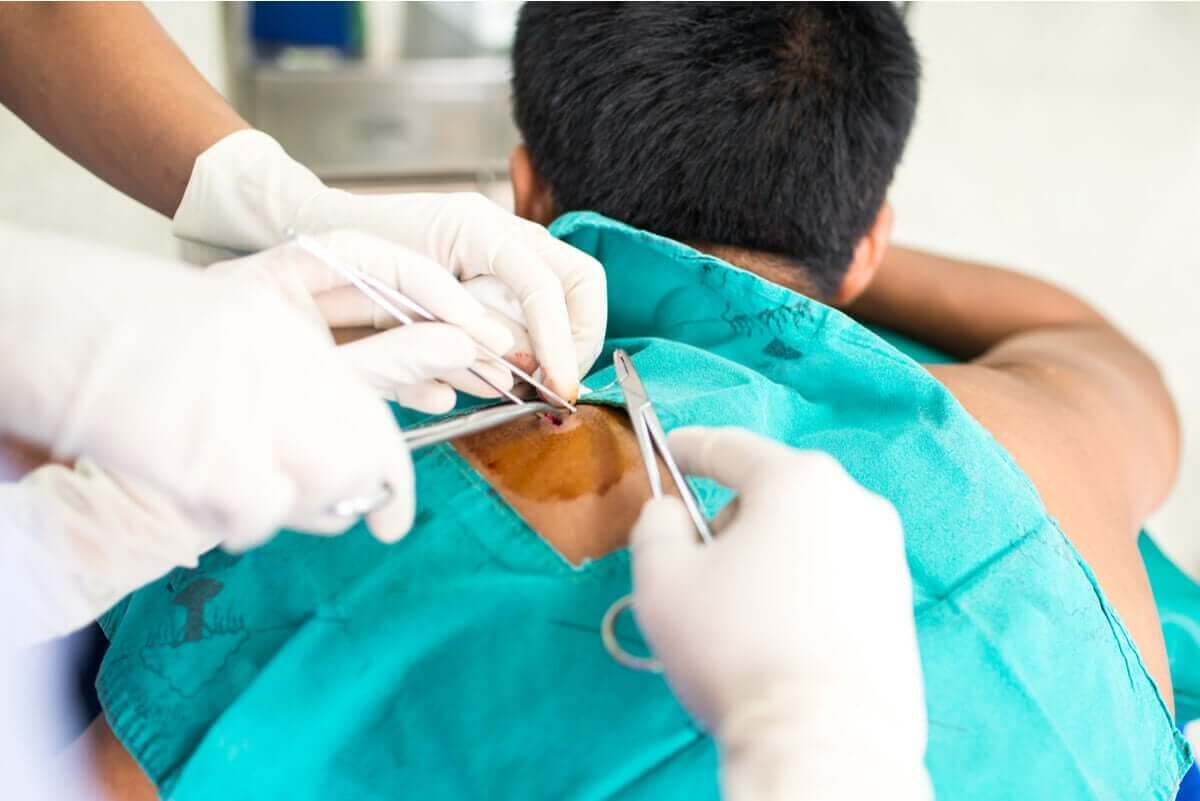
In de meeste gevallen, wanneer patiënten vanwege een knobbel naar een chirurg gaan, wordt de diagnose door een excisiebiopsie gesteld. Een aantal goedaardige tumoren kunnen na onvolledige excisie terugkeren.
Veel van de knobbeltjes die de chirurg verwijdert, mogelijk niet door pathologische anatomie onderzocht, en degenen die dat wel zijn, kunnen zonder verdere karakterisering als goedaardige huidtumoren worden gerapporteerd.
Volgens de American Family Physician (Engelse link) moet elke laesie waarvan de diagnose onzeker is, voor histopathologisch onderzoek gebiopteerd worden om maligniteit uit te sluiten.
Lees ook:
Wat is een kwaadaardig melanoom?
Wat zijn de therapeutische opties?
De behandeling van goedaardige tumoren is meestal om esthetische redenen. Als dit nodig wordt geacht, dan varieert het van een eenvoudige chirurgische excisie voor enkele laesies of meerdere tumoren die niet op andere modaliteiten reageren, tot Mohs micrografische chirurgie voor laesies op kritieke anatomische locaties.
Er zijn ook destructieve fysieke modaliteiten die de behandelende arts op basis van de gevolgen of het type genezing van de getroffen persoon zal evalueren. Enkele van de behandelingsopties zijn de volgende:
- Excisie met een schaar en schaven
- Curettage met elektrodesiccatie
- Huidabrasie
- Chemische vernietiging met salicylzuur
- Radiotherapie
- Laserchirurgie en cryotherapie
Het is belangrijk om een dermatoloog te raadplegen
Het is waar dat goedaardige tumoren meestal geen grote problemen veroorzaken. Hoewel ze er anders uitzien, vormen ze meestal geen gevaar. Toch is het belangrijk om je dermatoloog te bezoeken voor een revisie, omdat je de aanwezigheid van andere, ernstigere problemen niet mag uitsluiten.
Gelukkig is er momenteel een breed scala aan therapeutische opties om deze tumoren te elimineren wanneer ze een esthetisch probleem vormen. De professional is dus degene die je naar het beste alternatief begeleidt!
Goedaardige tumoren op de huid zijn een groep aandoeningen die verschillende oorzaken kunnen hebben. Hun classificatie is vaak gebaseerd op het gebied waar ze voorkomen, hun grootte, kleur, verspreiding en symptomen. Behalve de esthetische wijziging veroorzaken ze in ieder geval geen grote problemen.
Volgens een artikel gepubliceerd in het Journal of Cutaneous and Aesthetic Surgery (Engelse link) treden deze veranderingen op wanneer er sprake is van een proliferatie van een of meerdere componenten van de huid.
En hoewel ze meestal niet ernstig zijn, moet je je dermatoloog bezoeken zodat hij of zij ze kan beoordelen. Wil je nog meer over dit onderwerp weten? Blijf dan lezen!
Waarom verschijnen er goedaardige tumoren?
Zoals alle neoplasmata is een goedaardige tumor een massa abnormale cellen. Wat hen echter van kwaadaardige tumoren onderscheidt, is dat ze niet het vermogen hebben om weefsels te omringen of zich naar andere delen van het lichaam te verspreiden.
Dit type tumorlaesies is door een beschermende capsule omgeven die hun extractie vergemakkelijkt. Bloedonderzoek, beeldvormende onderzoeken (zoals een röntgenfoto) of een biopsie kunnen op hun beurt uitwijzen of de tumor kwaadaardig of goedaardig is.
Soorten goedaardige tumoren

De meeste tumoren die op de huid verschijnen, zijn goedaardig. Toch moet je ze door de dermatoloog laten controleren. De meeste mensen zullen gedurende hun leven een grote verscheidenheid aan huidgroei en veranderingen ervaren.
Artsen, die de juiste opleiding en ervaring hebben (Engelse link), zullen de meeste van deze laesies op de huid door middel van een klinisch onderzoek kunnen classificeren.
Adenoom
Een adenoom is een goedaardig epitheliaal neoplasma dat uit de talg- of zweetklieren ontstaat. Voorbeelden van adenomen (Engelse link) zijn onder andere de volgende:
- Talgachtig adenoom
- Apocrien tubulair adenoom
- Hydradenoom
Fibroom
De dermatofibroom, ook wel bekend als ‘fibreus histiocytoom’, is een van de meestvoorkomende weke delen huidlaesies. In feite vertegenwoordigt het ongeveer 3% van de monsters die door dermatopathologische laboratoria worden ontvangen (Engelse link).
Als de klassieke klinische en pathologische kenmerken aanwezig zijn, dan is de diagnose meestal eenvoudig. Het komt vaker voor bij volwassenen van middelbare leeftijd en iets vaker bij vrouwen. Ze bevinden zich vaak op de ledematen en zien eruit als kleine, verheven, hyperkeratotische huidknobbeltjes met een roodbruin oppervlak (Engelse link).
Lees ook:
Gewoontes die je huid tegen kanker helpen beschermen
Lipoom
Patiënten met een lipoom klagen vaak over een zachte, beweeglijke weefselmassa die onder de huid voelbaar is. Deze zijn meestal pijnloos, tenzij ze de gewrichten, zenuwen of bloedvaten binnendringen.
Over het algemeen zijn het goedaardige entiteiten en er is geen risico op kwaadaardige transformatie (Engelse link), hun prognose is erg goed. Als ze eenmaal zijn verwijderd, dan komen ze meestal niet meer terug. Het is echter absoluut noodzakelijk dat de vezelachtige capsule rond de lipoom volledig wordt verwijderd om dit te voorkomen.
Myoom
Leiomyomen zijn goedaardige tumoren die uit gladde spieren voortkomen en worden het vaakst in het baarmoedermyometrium, het maagdarmkanaal, de huid en de onderste ledematen van vrouwen van middelbare leeftijd gezien.
Klinisch kunnen bindweefseltumoren, bijvoorbeeld vleesbomen en lipomen, bevindingen vertonen die vergelijkbaar zijn met die van leiomyoom, daarom moet er een differentiële diagnose worden gesteld.
Osteochondroom
Osteochondromen komen vaak voor. Ze vertegenwoordigen in feite 20 tot 50% van alle goedaardige bottumoren (Engelse link). Ze kunnen enkelvoudig zijn of als meerdere verschijnen. De solitaire vorm heeft een goede prognose en de kwaadaardige transformatie komt in 1% van de gevallen voor.
De meeste solitaire laesies zijn bovendien meestal klein en asymptomatisch. De diagnose en behandeling van deze aandoening vereist echter de samenwerking van verschillende gezondheidsberoepen.
Moedervlek (naevi)
Nevus zijn gepigmenteerde huidlaesies die vanaf de geboorte kunnen verschijnen en na verloop van tijd als gevolg van overvloedige blootstelling aan de zon zonder voldoende bescherming kwaadaardig kunnen worden.
Naast het evalueren van kenmerken A tot E van een gepigmenteerde laesie, zijn er specifieke dermatoscopische patronen om het onderzoek verder te begeleiden.
We raden ten zeerste aan om zonnebrandcrème en zelfonderzoek te gebruiken om de ontwikkeling van melanoom te voorkomen (Engelse link). We raden ook aan om overmatige blootstelling aan zonnebanken te vermijden.
Symptomen van goedaardige tumoren
Niet alle goedaardige tumoren vertonen een symptomatologie. Vanwege hun grootte kunnen ze echter gemakkelijk door palpatie worden gelokaliseerd. Enkele van hun belangrijkste kenmerken zijn de volgende:
- Pijn door compressie van omliggende weefsels.
- Volume of verhoogd oppervlak.
- Paresthesie.
- Jeuk.
Juiste diagnose van goedaardige tumoren

In de meeste gevallen, wanneer patiënten vanwege een knobbel naar een chirurg gaan, wordt de diagnose door een excisiebiopsie gesteld. Een aantal goedaardige tumoren kunnen na onvolledige excisie terugkeren.
Veel van de knobbeltjes die de chirurg verwijdert, mogelijk niet door pathologische anatomie onderzocht, en degenen die dat wel zijn, kunnen zonder verdere karakterisering als goedaardige huidtumoren worden gerapporteerd.
Volgens de American Family Physician (Engelse link) moet elke laesie waarvan de diagnose onzeker is, voor histopathologisch onderzoek gebiopteerd worden om maligniteit uit te sluiten.
Lees ook:
Wat is een kwaadaardig melanoom?
Wat zijn de therapeutische opties?
De behandeling van goedaardige tumoren is meestal om esthetische redenen. Als dit nodig wordt geacht, dan varieert het van een eenvoudige chirurgische excisie voor enkele laesies of meerdere tumoren die niet op andere modaliteiten reageren, tot Mohs micrografische chirurgie voor laesies op kritieke anatomische locaties.
Er zijn ook destructieve fysieke modaliteiten die de behandelende arts op basis van de gevolgen of het type genezing van de getroffen persoon zal evalueren. Enkele van de behandelingsopties zijn de volgende:
- Excisie met een schaar en schaven
- Curettage met elektrodesiccatie
- Huidabrasie
- Chemische vernietiging met salicylzuur
- Radiotherapie
- Laserchirurgie en cryotherapie
Het is belangrijk om een dermatoloog te raadplegen
Het is waar dat goedaardige tumoren meestal geen grote problemen veroorzaken. Hoewel ze er anders uitzien, vormen ze meestal geen gevaar. Toch is het belangrijk om je dermatoloog te bezoeken voor een revisie, omdat je de aanwezigheid van andere, ernstigere problemen niet mag uitsluiten.
Gelukkig is er momenteel een breed scala aan therapeutische opties om deze tumoren te elimineren wanneer ze een esthetisch probleem vormen. De professional is dus degene die je naar het beste alternatief begeleidt!
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Khandpur S, Ramam M. Skin tumours. J Cutan Aesthet Surg. 2012;5(3):159-162. doi:10.4103/0974-2077.101368
- Luba MC, Bangs SA, Mohler AM, Stulberg DL. Common benign skin tumors. Am Fam Physician. 2003 Feb 15;67(4):729-38. PMID: 12613727.
- Higgins JC, Maher MH, Douglas MS. Diagnosing Common Benign Skin Tumors. Am Fam Physician. 2015 Oct 1;92(7):601-7. PMID: 26447443.
- Pariser RJ. Benign neoplasms of the skin. Med Clin North Am. 1998 Nov;82(6):1285-307, v-vi. doi: 10.1016/s0025-7125(05)70416-8. PMID: 9889749.
- Iacobelli J, Harvey NT, Wood BA. Sebaceous lesions of the skin. Pathology. 2017 Dec;49(7):688-697. doi: 10.1016/j.pathol.2017.08.012. Epub 2017 Oct 25. PMID: 29078997.
- Han TY, Chang HS, Lee JH, Lee WM, Son SJ. A clinical and histopathological study of 122 cases of dermatofibroma (benign fibrous histiocytoma). Ann Dermatol. 2011 May;23(2):185-92. doi: 10.5021/ad.2011.23.2.185. Epub 2011 May 27. PMID: 21747617; PMCID: PMC3130861.
- Luzar B, Calonje E. Cutaneous fibrohistiocytic tumours – an update. Histopathology. 2010 Jan;56(1):148-65. doi: 10.1111/j.1365-2559.2009.03447.x. PMID: 20055912.
- Elwood JM, Jopson J. Melanoma and sun exposure: an overview of published studies. Int J Cancer. 1997 Oct 9;73(2):198-203. doi: 10.1002/(sici)1097-0215(19971009)73:2<198::aid-ijc6>3.0.co;2-r. PMID: 9335442.
- Murphey MD, Choi JJ, Kransdorf MJ, Flemming DJ, Gannon FH. Imaging of osteochondroma: variants and complications with radiologic-pathologic correlation. Radiographics. 2000 Sep-Oct;20(5):1407-34. doi: 10.1148/radiographics.20.5.g00se171407. PMID: 10992031.
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







