Oorzaken, symptomen en behandeling van bradycardie

Geschreven en geverifieerd door de chirurg José Lapenta
De aandoening die bekend staat als bradycardie treedt op wanner het hart langzamer klopt dan zou moeten. Onder normale omstandigheden begint het hartritme met een elektrische impuls die vervolgens doorgaat door de sinusknoop, ook wel nodus sinatrialis genoemd, die zich in het rechter atrium bevindt.
Dit knooppunt is verantwoordelijk voor het aanzetten van de hartslag en het ritme. Daarom beschouwen we het als een soort ‘pacemaker’. Soms verandert het hartritme als de geleidingspaden beschadigd zijn, of als er een extra pad is. Daarom kan het te snel (tachycardie) of te langzaam (bradycardie) of gewoon onregelmatig kloppen.
Deze abnormale hartslagen staan bekend als aritmieën en kunnen zowel in de bovenste kamers (atria) als in de onderste kamers van het hart (ventrikels) voorkomen. Dit artikel zal focussen op de definitie van bradycardie en de behandelingen die ervoor beschikbaar zijn.
Wat is bradycardie?
De term bradycardie verwijst naar een aantal aandoeningen waarbij het hart langzamer klopt dan normaal. Er is sprake van minder dan 60 slagen per minuut.
Volgens een artikel in Trends in Cardiovascular Medicine (Engelse link) is het een normaal verschijnsel bij jonge atleten, of het maakt deel uit van het verouderingsproces, of bij ziekte. Men kan het classificeren volgens het niveau van de verandering binnen de hiërarchie van het hartgeleidingssysteem.
Lees ook eens:
8 tekenen van hartziekten die je niet over het hoofd mag zien

Oorzaken van bradycardie
Deze aandoening komt vaak voor bij atleten of bij mensen die extreem ontspannen zijn. Het is ook gebruikelijk bij mensen met een hartaandoening of bij mensen die bepaalde medicamenteuze behandelingen ondergaan. Mogelijke oorzaken volgens de Mayo Clinic (Engelse link) zijn onder andere:
- Schade aan hartweefsel door veroudering.
- Veranderingen in hartweefsel als gevolg van hartaandoeningen.
- Aangeboren hartafwijkingen.
- Infecties in het hartweefsel.
- Een complicatie als gevolg van een hartoperatie.
- Ongecontroleerde kalium- of calciumspiegels in het bloed.
- Obstructieve slaapapneu.
- Ontstekingsziekten zoals lupus.
- Medicijnen voor hartritmestoornissen.
Voornaamste symptomen
De klinische presentatie van aritmieën varieert van asymptomatische elektrocardiografische symptomen tot een breed scala aan symptomen. De meestvoorkomende bij bradycardie zijn:
- Duizeligheid of een licht gevoel in het hoofd.
- Flauwvallen.
- Vermoeidheid.
- Pijn op de borst.
- Kortademigheid.
- Verwarring.
Het is belangrijk op te merken dat iemand met deze aandoening een farmacologische behandeling en met spoed plaatsing van een pacemaker nodig heeft als de symptomen ernstig zijn.
Complicaties van deze aandoening
Bradycardie kan ook leiden tot gezondheidscomplicaties als het niet tijdig behandeld wordt. De volgende complicaties zijn de meest relevante:
- Het onvermogen van het hart om voldoende bloed rond te pompen (hartfalen).
- Plotselinge hartstilstand of plotseling overlijden.
- Herhaald flauwvallen.
- Veranderingen in bloeddruk (hypotensie en hypertensie).
Diagnose
Het is cruciaal om een oorzakelijk verband te vinden tussen de symptomen en de verschillende afwijkingen die aanwezig kunnen zijn op een bepaald elektrocardiogram (ECG) om de diagnose bradycardie vast te stellen. Het proces kan echter moeilijk zijn gezien de intermitterende en onvoorspelbare aard van deze aandoening.
Het is belangrijk om rekening te houden met de medische geschiedenis van de patiënt. Het is ook belangrijk om een oppervlakte-ECG met 12 afleidingen uit te voeren. Verder kan er een Holter-ecg en een stresstest nodig zijn.
Behandeling van bradycardie
Dit moet worden beperkt tot patiënten met een goed gedocumenteerde duidelijke correlatie tussen symptomen en hartritme. Degenen die asymptomatisch zijn, hebben geen specifieke behandeling nodig.
In het algemeen is de eerste stap bij de behandeling van symptomatische personen het stopzetten van medicatie die de hartslag verlaagt. Daarnaast wordt er ingegrepen bij eventuele onderliggende aandoeningen.
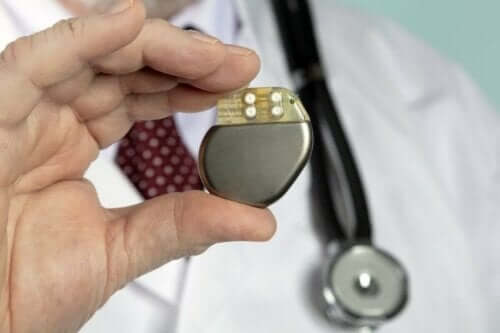
Op de lange duur stelt de arts implantatie van een permanente pacemaker voor als de andere behandelingen niet werken. De arts zal alle nodige details verstrekken, zoals risico’s, voordelen en de voorbereiding voor het plaatsen van een pacemaker, als dat aan de orde is.
Ook interessant om te lezen:
Micra: ‘s werelds kleinste draadloze pacemaker
Prognose
De progressie en prognose van bradycardie zijn afhankelijk van verschillende factoren, waaronder:
- Leeftijd.
- Roken.
- Alcoholgebruik.
- Recreatief drugsgebruik.
- Gelijktijdig aanwezige hart- en vaatziekten.
- Trombo-embolische complicaties.
De natuurlijke evolutie van deze aandoening is divers en vaak onvoorspelbaar. Mensen met een voorgeschiedenis van flauwvallen als gevolg van bradycardie kunnen dus herhaaldelijk flauwvallen blijven ervaren.
De incidentie van plotseling overlijden is laag en therapie met een pacemaker lijkt overleving in het algemeen niet te verbeteren. Het vermindert echter wel het ziektecijfer.
In ieder geval is het raadzaam om regelmatig medische controle te behouden, aangezien de juiste interventies complicaties helpen voorkomen. De huisarts of cardioloog zal tests en behandeling voorschrijven wanneer een onregelmatige hartslag dit vereist.
De aandoening die bekend staat als bradycardie treedt op wanner het hart langzamer klopt dan zou moeten. Onder normale omstandigheden begint het hartritme met een elektrische impuls die vervolgens doorgaat door de sinusknoop, ook wel nodus sinatrialis genoemd, die zich in het rechter atrium bevindt.
Dit knooppunt is verantwoordelijk voor het aanzetten van de hartslag en het ritme. Daarom beschouwen we het als een soort ‘pacemaker’. Soms verandert het hartritme als de geleidingspaden beschadigd zijn, of als er een extra pad is. Daarom kan het te snel (tachycardie) of te langzaam (bradycardie) of gewoon onregelmatig kloppen.
Deze abnormale hartslagen staan bekend als aritmieën en kunnen zowel in de bovenste kamers (atria) als in de onderste kamers van het hart (ventrikels) voorkomen. Dit artikel zal focussen op de definitie van bradycardie en de behandelingen die ervoor beschikbaar zijn.
Wat is bradycardie?
De term bradycardie verwijst naar een aantal aandoeningen waarbij het hart langzamer klopt dan normaal. Er is sprake van minder dan 60 slagen per minuut.
Volgens een artikel in Trends in Cardiovascular Medicine (Engelse link) is het een normaal verschijnsel bij jonge atleten, of het maakt deel uit van het verouderingsproces, of bij ziekte. Men kan het classificeren volgens het niveau van de verandering binnen de hiërarchie van het hartgeleidingssysteem.
Lees ook eens:
8 tekenen van hartziekten die je niet over het hoofd mag zien

Oorzaken van bradycardie
Deze aandoening komt vaak voor bij atleten of bij mensen die extreem ontspannen zijn. Het is ook gebruikelijk bij mensen met een hartaandoening of bij mensen die bepaalde medicamenteuze behandelingen ondergaan. Mogelijke oorzaken volgens de Mayo Clinic (Engelse link) zijn onder andere:
- Schade aan hartweefsel door veroudering.
- Veranderingen in hartweefsel als gevolg van hartaandoeningen.
- Aangeboren hartafwijkingen.
- Infecties in het hartweefsel.
- Een complicatie als gevolg van een hartoperatie.
- Ongecontroleerde kalium- of calciumspiegels in het bloed.
- Obstructieve slaapapneu.
- Ontstekingsziekten zoals lupus.
- Medicijnen voor hartritmestoornissen.
Voornaamste symptomen
De klinische presentatie van aritmieën varieert van asymptomatische elektrocardiografische symptomen tot een breed scala aan symptomen. De meestvoorkomende bij bradycardie zijn:
- Duizeligheid of een licht gevoel in het hoofd.
- Flauwvallen.
- Vermoeidheid.
- Pijn op de borst.
- Kortademigheid.
- Verwarring.
Het is belangrijk op te merken dat iemand met deze aandoening een farmacologische behandeling en met spoed plaatsing van een pacemaker nodig heeft als de symptomen ernstig zijn.
Complicaties van deze aandoening
Bradycardie kan ook leiden tot gezondheidscomplicaties als het niet tijdig behandeld wordt. De volgende complicaties zijn de meest relevante:
- Het onvermogen van het hart om voldoende bloed rond te pompen (hartfalen).
- Plotselinge hartstilstand of plotseling overlijden.
- Herhaald flauwvallen.
- Veranderingen in bloeddruk (hypotensie en hypertensie).
Diagnose
Het is cruciaal om een oorzakelijk verband te vinden tussen de symptomen en de verschillende afwijkingen die aanwezig kunnen zijn op een bepaald elektrocardiogram (ECG) om de diagnose bradycardie vast te stellen. Het proces kan echter moeilijk zijn gezien de intermitterende en onvoorspelbare aard van deze aandoening.
Het is belangrijk om rekening te houden met de medische geschiedenis van de patiënt. Het is ook belangrijk om een oppervlakte-ECG met 12 afleidingen uit te voeren. Verder kan er een Holter-ecg en een stresstest nodig zijn.
Behandeling van bradycardie
Dit moet worden beperkt tot patiënten met een goed gedocumenteerde duidelijke correlatie tussen symptomen en hartritme. Degenen die asymptomatisch zijn, hebben geen specifieke behandeling nodig.
In het algemeen is de eerste stap bij de behandeling van symptomatische personen het stopzetten van medicatie die de hartslag verlaagt. Daarnaast wordt er ingegrepen bij eventuele onderliggende aandoeningen.
Op de lange duur stelt de arts implantatie van een permanente pacemaker voor als de andere behandelingen niet werken. De arts zal alle nodige details verstrekken, zoals risico’s, voordelen en de voorbereiding voor het plaatsen van een pacemaker, als dat aan de orde is.

Ook interessant om te lezen:
Micra: ‘s werelds kleinste draadloze pacemaker
Prognose
De progressie en prognose van bradycardie zijn afhankelijk van verschillende factoren, waaronder:
- Leeftijd.
- Roken.
- Alcoholgebruik.
- Recreatief drugsgebruik.
- Gelijktijdig aanwezige hart- en vaatziekten.
- Trombo-embolische complicaties.
De natuurlijke evolutie van deze aandoening is divers en vaak onvoorspelbaar. Mensen met een voorgeschiedenis van flauwvallen als gevolg van bradycardie kunnen dus herhaaldelijk flauwvallen blijven ervaren.
De incidentie van plotseling overlijden is laag en therapie met een pacemaker lijkt overleving in het algemeen niet te verbeteren. Het vermindert echter wel het ziektecijfer.
In ieder geval is het raadzaam om regelmatig medische controle te behouden, aangezien de juiste interventies complicaties helpen voorkomen. De huisarts of cardioloog zal tests en behandeling voorschrijven wanneer een onregelmatige hartslag dit vereist.
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Vogler, J., Breithardt, G., & Eckardt, L. (2012). Bradiarritmias y bloqueos de la conducción. Revista Española de Cardiología, 65(7), 656–667.
-
Sidhu S, Marine JE. Evaluating and managing bradycardia. Trends Cardiovasc Med. 2020 Jul;30(5):265-272.
- Alliance, A. (2018). Programa de Estudio y Tratamiento de las Arritmias Cardiacas. https://www.heartrhythmalliance.org/files/files/A-A Uraguay/100915-FINAL-AA-Uruguay-Bradicardia (ritmo cardíaco lento).pdf
- Hernández, G. A. (2007). Symptomatic bradicardia and pacemaker use in the emergency room. Revista Facultad de Medicina (Colombia), 55(3), 191–209.
- Vogler, J. (2015). Bradiarritmias y bloqueos de la conducción. 65(7), 656–667.
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







