Hoe kun je bacteriële resistentie bestrijden?

Bacteriële resistentie is een van de meest verontrustende problemen in de wereld van vandaag. Infecties worden namelijk in een vrij snel tempo steeds resistenter tegen bestrijding met antibiotica.
Volgens schattingen neemt dit soort resistentie exponentieel toe. Dit is grotendeels te wijten aan het misbruik van antibiotica, waar mensen te vaak en om de verkeerde redenen gebruik van maken. We hebben een punt bereikt waarop veel behandelingen tegen bacteriën niet meer effectief zijn.
Deze situatie is gevaarlijk omdat we steeds weerlozer worden tegen verschillende besmettelijke ziekten. Er zijn individuele, collectieve en overheidsmaatregelen nodig om te voorkomen dat het probleem nog groter wordt.
Wat is bacteriële resistentie?
Het is het mechanisme waarmee bacteriën de werking van aanvalsmiddelen verminderen. Het is een proces van natuurlijke selectie en genetische aanpassing waardoor deze micro-organismen bepaalde geneesmiddelen kunnen overwinnen.
Bacteriële resistentie treedt op wanneer de concentratie van een antibacterieel middel vier keer lager is dan de minimale remmende concentratie (MIC). Met andere woorden, wanneer het vermogen van de bacterie om de aanvallende stoffen te neutraliseren vier keer zo groot is.
Momenteel is de snelheid waarmee nieuwe resistente organismen opduiken groter dan de snelheid waarmee nieuwe soorten antibiotica beschikbaar komen. We hebben dus een tekort dat blijft groeien en ons in een compromitterende situatie ten opzichte van infectieziekten brengt.
Typen en mechanismen van bacteriële resistentie
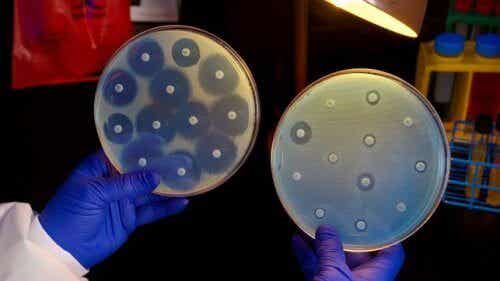
Er zijn in principe twee soorten bacteriële resistentie. De ene soort is natuurlijk, dus het maakt deel uit van de aard van bacteriën. De andere ontstaat wanneer genetische mutaties optreden om antibiotische stoffen af te weren. Dergelijke mutaties worden doorgegeven aan andere bacteriën, ook die van andere soorten.
Er zijn verschillende mechanismen van bacteriële resistentie:
- Het eerste is de actieve uitdrijving (Spaanse link) van het antimicrobiële middel, dat als een soort uitwerppomp functioneert.
- Het tweede mechanisme is de vermindering van de permeabiliteit van de bacteriële wand. Dat wil zeggen een verhoging van de toegangsdrempels voor het bacteriële middel.
- Het derde mechanisme is de productie van enzymen die het antibioticum inactief maken. Dit betekent dat ze de normale werking van het geneesmiddel remmen en het onwerkzaam maken.
Wellicht ben je ook geïnteresseerd in:
De meestvoorkomende mythes over antibiotica
Strategieën om bacteriële resistentie te voorkomen

De eerste strategie om bacteriële resistentie te voorkomen is het voorkomen van infecties (Spaanse link). Dit kan grotendeels worden bereikt door het uitvoeren van een aantal basishandelingen zoals:
- regelmatig handen wassen.
- voedsel op de juiste manier bereiden.
- contact met besmette mensen vermijden.
- veilig vrijen.
- het bijhouden van vaccinaties.
Op dit punt is het belangrijk om te wijzen op het belang van een goede hygiëne bij het koken. De Wereldgezondheidsorganisatie (WHO) wijst op vijf sleutels om dit te doen:
- Houd keukenruimtes en -elementen schoon.
- Scheid rauw voedsel van gekookt voedsel.
- Zorg voor voedselveiligheid door voldoende verhitting.
- Bewaar voedsel op de juiste temperatuur.
- Gebruik schoon water en niet verontreinigde grondstoffen.
Het is ook belangrijk dat mensen alleen antibiotica nemen op voorschrift van een arts en niet aan zelfmedicatie doen. Zij moeten ook de instructies van de arts nauwkeurig opvolgen wat betreft schema’s en doses.
Het is niet raadzaam de behandeling te onderbreken, zelfs als je je beter voelt. Het risico bestaat dat er resistente bacteriën ontstaan als je de totale voorgeschreven hoeveelheid medicijnen niet neemt.
Lees meer:
De veroudering van het immuunsysteem
Andere controlemaatregelen
In de agrarische sector mogen antibiotica bij dieren alleen gebruikt worden onder strikt toezicht van een dierenarts. Onjuist gebruik van deze geneesmiddelen in de landbouw of veeteelt is namelijk een van de belangrijkste oorzaken van bacteriële resistentie. Deze verspreidt zich via de voedselketen naar het milieu en naar de mens.
Ook mensen die in de gezondheidszorg werken moeten diverse controlemaatregelen nemen. Onderzoekers ontdekten dat bepaalde artsen 50% van de antibiotica voorschrijven bij virusziekten, terwijl ze dat niet zouden moeten doen. Antibiotica mogen alleen voorgeschreven worden als er zekerheid is dat deze absoluut noodzakelijk zijn.
Overheidsinstanties en onafhankelijke instellingen moeten waakzaam blijven bij een uitbraak van een infectie en zo snel mogelijk vaststellen of er sprake is van resistentie tegen antibiotica. Het is ook van essentieel belang dat zij hun burgers informeren en voorlichten over de beste manier om besmettelijke ziekten te voorkomen.
Onderzoekers en de farmaceutische industrie moeten hun krachten bundelen om het onderzoek op dit gebied te intensiveren. De hele wereld zou het onderzoek op dit gebied moeten steunen, aangezien een groot deel van ons welzijn en onze toekomst ervan afhangt.
Bacteriële resistentie is een van de meest verontrustende problemen in de wereld van vandaag. Infecties worden namelijk in een vrij snel tempo steeds resistenter tegen bestrijding met antibiotica.
Volgens schattingen neemt dit soort resistentie exponentieel toe. Dit is grotendeels te wijten aan het misbruik van antibiotica, waar mensen te vaak en om de verkeerde redenen gebruik van maken. We hebben een punt bereikt waarop veel behandelingen tegen bacteriën niet meer effectief zijn.
Deze situatie is gevaarlijk omdat we steeds weerlozer worden tegen verschillende besmettelijke ziekten. Er zijn individuele, collectieve en overheidsmaatregelen nodig om te voorkomen dat het probleem nog groter wordt.
Wat is bacteriële resistentie?
Het is het mechanisme waarmee bacteriën de werking van aanvalsmiddelen verminderen. Het is een proces van natuurlijke selectie en genetische aanpassing waardoor deze micro-organismen bepaalde geneesmiddelen kunnen overwinnen.
Bacteriële resistentie treedt op wanneer de concentratie van een antibacterieel middel vier keer lager is dan de minimale remmende concentratie (MIC). Met andere woorden, wanneer het vermogen van de bacterie om de aanvallende stoffen te neutraliseren vier keer zo groot is.
Momenteel is de snelheid waarmee nieuwe resistente organismen opduiken groter dan de snelheid waarmee nieuwe soorten antibiotica beschikbaar komen. We hebben dus een tekort dat blijft groeien en ons in een compromitterende situatie ten opzichte van infectieziekten brengt.
Typen en mechanismen van bacteriële resistentie

Er zijn in principe twee soorten bacteriële resistentie. De ene soort is natuurlijk, dus het maakt deel uit van de aard van bacteriën. De andere ontstaat wanneer genetische mutaties optreden om antibiotische stoffen af te weren. Dergelijke mutaties worden doorgegeven aan andere bacteriën, ook die van andere soorten.
Er zijn verschillende mechanismen van bacteriële resistentie:
- Het eerste is de actieve uitdrijving (Spaanse link) van het antimicrobiële middel, dat als een soort uitwerppomp functioneert.
- Het tweede mechanisme is de vermindering van de permeabiliteit van de bacteriële wand. Dat wil zeggen een verhoging van de toegangsdrempels voor het bacteriële middel.
- Het derde mechanisme is de productie van enzymen die het antibioticum inactief maken. Dit betekent dat ze de normale werking van het geneesmiddel remmen en het onwerkzaam maken.
Wellicht ben je ook geïnteresseerd in:
De meestvoorkomende mythes over antibiotica
Strategieën om bacteriële resistentie te voorkomen

De eerste strategie om bacteriële resistentie te voorkomen is het voorkomen van infecties (Spaanse link). Dit kan grotendeels worden bereikt door het uitvoeren van een aantal basishandelingen zoals:
- regelmatig handen wassen.
- voedsel op de juiste manier bereiden.
- contact met besmette mensen vermijden.
- veilig vrijen.
- het bijhouden van vaccinaties.
Op dit punt is het belangrijk om te wijzen op het belang van een goede hygiëne bij het koken. De Wereldgezondheidsorganisatie (WHO) wijst op vijf sleutels om dit te doen:
- Houd keukenruimtes en -elementen schoon.
- Scheid rauw voedsel van gekookt voedsel.
- Zorg voor voedselveiligheid door voldoende verhitting.
- Bewaar voedsel op de juiste temperatuur.
- Gebruik schoon water en niet verontreinigde grondstoffen.
Het is ook belangrijk dat mensen alleen antibiotica nemen op voorschrift van een arts en niet aan zelfmedicatie doen. Zij moeten ook de instructies van de arts nauwkeurig opvolgen wat betreft schema’s en doses.
Het is niet raadzaam de behandeling te onderbreken, zelfs als je je beter voelt. Het risico bestaat dat er resistente bacteriën ontstaan als je de totale voorgeschreven hoeveelheid medicijnen niet neemt.
Lees meer:
De veroudering van het immuunsysteem
Andere controlemaatregelen
In de agrarische sector mogen antibiotica bij dieren alleen gebruikt worden onder strikt toezicht van een dierenarts. Onjuist gebruik van deze geneesmiddelen in de landbouw of veeteelt is namelijk een van de belangrijkste oorzaken van bacteriële resistentie. Deze verspreidt zich via de voedselketen naar het milieu en naar de mens.
Ook mensen die in de gezondheidszorg werken moeten diverse controlemaatregelen nemen. Onderzoekers ontdekten dat bepaalde artsen 50% van de antibiotica voorschrijven bij virusziekten, terwijl ze dat niet zouden moeten doen. Antibiotica mogen alleen voorgeschreven worden als er zekerheid is dat deze absoluut noodzakelijk zijn.
Overheidsinstanties en onafhankelijke instellingen moeten waakzaam blijven bij een uitbraak van een infectie en zo snel mogelijk vaststellen of er sprake is van resistentie tegen antibiotica. Het is ook van essentieel belang dat zij hun burgers informeren en voorlichten over de beste manier om besmettelijke ziekten te voorkomen.
Onderzoekers en de farmaceutische industrie moeten hun krachten bundelen om het onderzoek op dit gebied te intensiveren. De hele wereld zou het onderzoek op dit gebied moeten steunen, aangezien een groot deel van ons welzijn en onze toekomst ervan afhangt.
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Alós JI. Resistencia bacteriana a los antibióticos: una crisis global [Antibiotic resistance: A global crisis]. Enferm Infecc Microbiol Clin. 2015 Dec;33(10):692-9.
- Wencewicz TA. Crossroads of Antibiotic Resistance and Biosynthesis. J Mol Biol. 2019 Aug 23;431(18):3370-3399.
- Davies J, Davies D. Origins and evolution of antibiotic resistance. Microbiol Mol Biol Rev. 2010 Sep;74(3):417-33.
- Huemer M, Mairpady Shambat S, Brugger SD, Zinkernagel AS. Antibiotic resistance and persistence-Implications for human health and treatment perspectives. EMBO Rep. 2020 Dec 3;21(12):e51034.
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







