Geelzucht bij baby's: symptomen en behandeling


Beoordeeld en goedgekeurd door de arts José Gerardo Rosciano Paganelli
Geelzucht bij baby’s is een aandoening die wordt gekenmerkt door een verandering van kleur in de huid en de sclera (het wit van de ogen), die geelachtig beginnen te worden. Dit ontstaat wanneer er een overmaat aan bilirubine in de bloedbaan aanwezig is.
Bilirubine is een geel pigment dat het resultaat is van de normale afbraak van rode bloedcellen. Deze stof gaat meestal door de lever en komt als gal vrij in de darm.
Hoewel geelzucht niet als een ziekte wordt beschouwd, zou het wel als een waarschuwingsteken moeten dienen, omdat het kan wijzen op een niet-gediagnosticeerde aandoening. Meestal is het echter tijdelijk en onschadelijk en reageert het goed op eenvoudige behandelingen.
Waarom komt geelzucht voor bij baby’s? Hoe kun je het herkennen? Als ouders is het belangrijk om deze vragen te beantwoorden. Vandaag de dag willen we de oorzaken, symptomen en therapieën die beschikbaar zijn voor de behandeling van geelzucht bij baby’s bekijken.
De oorzaken van geelzucht bij baby’s

Het is normaal dat baby’s na de geboorte een hoog bilirubine-gehalte hebben. De meeste pasgeboren baby’s hebben zelfs een geelachtige huidskleur. Deze aandoening komt voor bij 80% van de baby’s die te vroeg geboren zijn en bij 60% van de baby’s die op tijd geboren zijn.
Het is echter niet altijd zichtbaar en kan na twee weken vanzelf verdwijnen. De belangrijkste oorzaak is een onvolwassen lever die niet in staat is de overtollige bilirubine goed te verwerken. Het lijkt er ook op dat pasgeborenen meer bilirubine produceren dan normaal, omdat ze de rode bloedcellen vaker vernieuwen.
Andere mogelijke oorzaken kunnen zijn:
- een familiegeschiedenis van geelzucht
- het niet krijgen van moedermelk
- interne bloedingen
- een bloedinfectie
- virale of bacteriële infecties
- onverenigbaarheid tussen de bloedgroep van de moeder en de baby
- leverfalen
- abnormale rode bloedcellen
De symptomen van geelzucht bij baby’s
Het belangrijkste teken van geelzucht bij baby’s is de geelkleurige huid en oogwit. Dit wordt meestal duidelijker tussen de tweede en vierde dag na de geboorte. De kleurverandering kan beginnen in het gezicht en zich verspreiden naar de buik, benen en voetzolen.
Wanneer de aandoening ernstig is, kan het ook vergezeld gaan van:
- gebrek aan eetlust
- abnormaal laag gewicht
- veel huilen
- vermoeid uiterlijk
Diagnose

Een arts kan de diagnose geelzucht stellen op basis van het uiterlijk van het kind. Andere tests zijn echter nodig om het niveau van bilirubine in de bloedbaan te meten.
Daarom stellen artsen naast de lichamelijke onderzoeken vaak het volgende voor:
- een bloedtest in het laboratorium
- een analyse met een transcutane bilirubine-meter
- de Coombs test
- een reticulocyten-telling
De behandeling voor geelzucht bij baby’s
Geelzucht bij baby’s gaat meestal vanzelf na twee tot drie weken over, zonder verdere behandeling. Wanneer het echter matig tot ernstig is, kan het nodig zijn dat de baby een paar dagen in het ziekenhuis moet worden opgenomen.
Hoe het wordt behandeld zal afhangen van het gehalte aan bilirubine in de bloedbaan, de leeftijd van de baby, en of het al dan niet te vroeg geboren was. Een baby heeft een behandeling nodig als het bilirubine-gehalte zeer hoog is of snel stijgt.
Lichttherapie
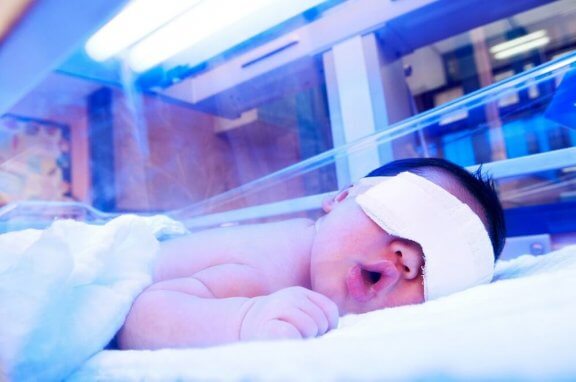
Voor deze behandeling wordt een baby blootgesteld aan een speciale lamp die licht uitstraalt in een blauwgroen spectrum. Dit licht helpt bij het afbreken van de bilirubine-moleculen, zodat deze via de urine kunnen worden geëlimineerd. Het is geen ultraviolet licht en heeft een plastic laag die als filter fungeert.
Tijdens deze behandeling draagt het kind alleen luiers en beschermende ooglapjes. Op sommige plaatsen kan ook een matras worden gebruikt die dit licht uitstraalt.
Lees ook:
Wat gebeurt er in de 9 maanden van de zwangerschap?
Intraveneuze immunoglobuline (IVIG)
Als geelzucht het gevolg is van incompatibiliteit tussen de bloedgroepen van de moeder en het kind, wordt een intraveneuze transfusie van immunoglobuline gebruikt. Deze procedure zal geelzucht en de kans op een bloedtransfusie verminderen.
Bloedtransfusie
In zeldzame gevallen waarin er geen reactie op andere behandelingen is, kan het kind een bloedtransfusie nodig hebben.
Dit wil zeggen, de herhaalde verwijdering van kleine hoeveelheden bloed om het bilirubine-gehalte en de van de moeder geërfde antilichamen te verdunnen. Dan wordt het bloed weer naar de baby overgebracht.
Voedingsgewoonten

Als de geelzucht niet ernstig is, zal een arts eenvoudige veranderingen in de eetgewoonten van de baby aanbevelen. Sommige moeders hebben ondersteuning nodig als ze problemen hebben met borstvoeding.
De volgende tips kunnen helpen om geelzucht te verminderen:
- vaker borstvoeding geven zodat de darmen van de baby vaker bewegen.
- aanvullend flesvoeding geven, als borstvoeding niet voldoende is of niet gegeven kan worden, en als de baby veel gewicht verliest.
- het afwisselen van borstvoeding met flesvoeding, maar alleen als de arts dit goedkeurt.
Wanneer moet je een arts raadplegen?
Alle baby’s moeten gedurende de eerste vijf dagen van hun leven door een deskundige worden geëvalueerd om te bepalen of ze geelzucht hebben. Het is essentieel om naar de eerste hulp te gaan als de geelachtige kleur gepaard gaat met koorts, verlies van eetlust of apathie.
Geelzucht is meestal niet gevaarlijk bij baby’s die op tijd geboren zijn of die geen andere ziekten hebben. Als je baby te vroeg geboren is, kan hij of zij echter speciale aandacht nodig hebben.
Geelzucht bij baby’s is een aandoening die wordt gekenmerkt door een verandering van kleur in de huid en de sclera (het wit van de ogen), die geelachtig beginnen te worden. Dit ontstaat wanneer er een overmaat aan bilirubine in de bloedbaan aanwezig is.
Bilirubine is een geel pigment dat het resultaat is van de normale afbraak van rode bloedcellen. Deze stof gaat meestal door de lever en komt als gal vrij in de darm.
Hoewel geelzucht niet als een ziekte wordt beschouwd, zou het wel als een waarschuwingsteken moeten dienen, omdat het kan wijzen op een niet-gediagnosticeerde aandoening. Meestal is het echter tijdelijk en onschadelijk en reageert het goed op eenvoudige behandelingen.
Waarom komt geelzucht voor bij baby’s? Hoe kun je het herkennen? Als ouders is het belangrijk om deze vragen te beantwoorden. Vandaag de dag willen we de oorzaken, symptomen en therapieën die beschikbaar zijn voor de behandeling van geelzucht bij baby’s bekijken.
De oorzaken van geelzucht bij baby’s

Het is normaal dat baby’s na de geboorte een hoog bilirubine-gehalte hebben. De meeste pasgeboren baby’s hebben zelfs een geelachtige huidskleur. Deze aandoening komt voor bij 80% van de baby’s die te vroeg geboren zijn en bij 60% van de baby’s die op tijd geboren zijn.
Het is echter niet altijd zichtbaar en kan na twee weken vanzelf verdwijnen. De belangrijkste oorzaak is een onvolwassen lever die niet in staat is de overtollige bilirubine goed te verwerken. Het lijkt er ook op dat pasgeborenen meer bilirubine produceren dan normaal, omdat ze de rode bloedcellen vaker vernieuwen.
Andere mogelijke oorzaken kunnen zijn:
- een familiegeschiedenis van geelzucht
- het niet krijgen van moedermelk
- interne bloedingen
- een bloedinfectie
- virale of bacteriële infecties
- onverenigbaarheid tussen de bloedgroep van de moeder en de baby
- leverfalen
- abnormale rode bloedcellen
De symptomen van geelzucht bij baby’s
Het belangrijkste teken van geelzucht bij baby’s is de geelkleurige huid en oogwit. Dit wordt meestal duidelijker tussen de tweede en vierde dag na de geboorte. De kleurverandering kan beginnen in het gezicht en zich verspreiden naar de buik, benen en voetzolen.
Wanneer de aandoening ernstig is, kan het ook vergezeld gaan van:
- gebrek aan eetlust
- abnormaal laag gewicht
- veel huilen
- vermoeid uiterlijk
Diagnose

Een arts kan de diagnose geelzucht stellen op basis van het uiterlijk van het kind. Andere tests zijn echter nodig om het niveau van bilirubine in de bloedbaan te meten.
Daarom stellen artsen naast de lichamelijke onderzoeken vaak het volgende voor:
- een bloedtest in het laboratorium
- een analyse met een transcutane bilirubine-meter
- de Coombs test
- een reticulocyten-telling
De behandeling voor geelzucht bij baby’s
Geelzucht bij baby’s gaat meestal vanzelf na twee tot drie weken over, zonder verdere behandeling. Wanneer het echter matig tot ernstig is, kan het nodig zijn dat de baby een paar dagen in het ziekenhuis moet worden opgenomen.
Hoe het wordt behandeld zal afhangen van het gehalte aan bilirubine in de bloedbaan, de leeftijd van de baby, en of het al dan niet te vroeg geboren was. Een baby heeft een behandeling nodig als het bilirubine-gehalte zeer hoog is of snel stijgt.
Lichttherapie

Voor deze behandeling wordt een baby blootgesteld aan een speciale lamp die licht uitstraalt in een blauwgroen spectrum. Dit licht helpt bij het afbreken van de bilirubine-moleculen, zodat deze via de urine kunnen worden geëlimineerd. Het is geen ultraviolet licht en heeft een plastic laag die als filter fungeert.
Tijdens deze behandeling draagt het kind alleen luiers en beschermende ooglapjes. Op sommige plaatsen kan ook een matras worden gebruikt die dit licht uitstraalt.
Lees ook:
Wat gebeurt er in de 9 maanden van de zwangerschap?
Intraveneuze immunoglobuline (IVIG)
Als geelzucht het gevolg is van incompatibiliteit tussen de bloedgroepen van de moeder en het kind, wordt een intraveneuze transfusie van immunoglobuline gebruikt. Deze procedure zal geelzucht en de kans op een bloedtransfusie verminderen.
Bloedtransfusie
In zeldzame gevallen waarin er geen reactie op andere behandelingen is, kan het kind een bloedtransfusie nodig hebben.
Dit wil zeggen, de herhaalde verwijdering van kleine hoeveelheden bloed om het bilirubine-gehalte en de van de moeder geërfde antilichamen te verdunnen. Dan wordt het bloed weer naar de baby overgebracht.
Voedingsgewoonten

Als de geelzucht niet ernstig is, zal een arts eenvoudige veranderingen in de eetgewoonten van de baby aanbevelen. Sommige moeders hebben ondersteuning nodig als ze problemen hebben met borstvoeding.
De volgende tips kunnen helpen om geelzucht te verminderen:
- vaker borstvoeding geven zodat de darmen van de baby vaker bewegen.
- aanvullend flesvoeding geven, als borstvoeding niet voldoende is of niet gegeven kan worden, en als de baby veel gewicht verliest.
- het afwisselen van borstvoeding met flesvoeding, maar alleen als de arts dit goedkeurt.
Wanneer moet je een arts raadplegen?
Alle baby’s moeten gedurende de eerste vijf dagen van hun leven door een deskundige worden geëvalueerd om te bepalen of ze geelzucht hebben. Het is essentieel om naar de eerste hulp te gaan als de geelachtige kleur gepaard gaat met koorts, verlies van eetlust of apathie.
Geelzucht is meestal niet gevaarlijk bij baby’s die op tijd geboren zijn of die geen andere ziekten hebben. Als je baby te vroeg geboren is, kan hij of zij echter speciale aandacht nodig hebben.
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Durán, M., García, J. L., & Sánchez, A. (2014). Efectividad de la fototerapia en la hiperbilirrubinemia neonatal. Enfermería Universitaria. https://doi.org/10.1016/j.reu.2015.05.006
- Galíndez-González, A. L., Carrera-Benavides, S. R., Díaz-Jiménez, A., & Martínez-Burbano, M. B. (2017). Factores predisponentes para ictericia neonatal en los pacientes egresados de la UCI neonatal, Hospital Infantil los Ángeles de Pasto. Universidad y Salud. https://doi.org/10.22267/rus.171903.97
- Ictericia infantil – Síntomas y causas – Mayo Clinic. (2022, 6 enero). https://www.mayoclinic.org/es-es/diseases-conditions/infant-jaundice/symptoms-causes/syc-20373865
- Lozano, N. M., Díaz, C. V., Durá, J. L. Q., Muñoz, A. A., & Torcal, F. V. (2009). Ictericia neonatal: evaluación clínica de un bilirrubinómetro transcutáneo. Anales De Pediatria. https://doi.org/10.1016/j.anpedi.2009.02.006
- Mitra, S., & Rennie, J. (2017). Neonatal jaundice: aetiology, diagnosis and treatment. British Journal of Hospital Medicine, 78(12), 699-704. https://doi.org/10.12968/hmed.2017.78.12.699
- Murki, S., & Kumar, P. (2011). Blood Exchange Transfusion for Infants with Severe Neonatal Hyperbilirubinemia. Seminars in Perinatology, 35(3), 175-184. https://doi.org/10.1053/j.semperi.2011.02.013
- Omeñaca, F., & González, M. (2014). Ictericia neonatal. Pediatría Integral, XVIII(6), 367-374. https://www.pediatriaintegral.es/publicacion-2014-07/ictericia-neonatal
- Thomas, M., Greaves, R. F., Tingay, D. G., Loh, T. P., Ignjatovic, V., Newall, F., Oeum, M., Tran, M. T. C., & Rajapaksa, A. E. (2022). Current and emerging technologies for the timely screening and diagnosis of neonatal jaundice. Critical Reviews in Clinical Laboratory Sciences, 59(5), 332-352. https://doi.org/10.1080/10408363.2022.2038074
- Zwiers, C., Scheffer-Rath, M. E., Lopriore, E., De Haas, M., & Liley, H. G. (2018). Immunoglobulin for alloimmune hemolytic disease in neonates. The Cochrane library, 2018(3). https://doi.org/10.1002/14651858.cd003313.pub2
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







