Gebruik en soorten endotracheale buizen
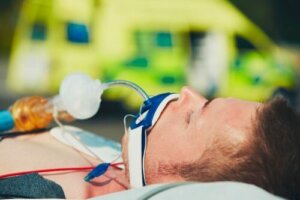
In het artikel van vandaag gaan we het hebben over het gebruik en de soorten endotracheale buizen. Artsen brengen deze meestal via de mond of neus in. Ze zorgen ervoor dat de luchtwegen open zijn en blijven en dat patiënten goed kunnen ademen.
Artsen gebruiken ze alleen onder algehele verdoving, wanneer een patiënt in kritieke toestand verkeerd en mechanische beademing nodig heeft. Er kan ook sprake zijn van een noodgeval met een probleem dat de luchtwegen aantast.
Een aantal onderzoeken beschrijven deze procedure als ‘invasieve mechanische ventilatie’ (link in het Engels). De reden hiervoor is dat endotracheale buizen de luchtwegen open houden. In feite doen ze dit wanneer deze vernauwd raken.
In veel situaties is het zelfs nodig om medicijnen te gebruiken om de spieren in het gebied te ontspannen, zodat de endotracheale buis naar binnen kan.
Hieronder zullen we beschrijven hoe artsen ze gebruiken. Daarnaast leggen we uit uit welke onderdelen ze zijn samengesteld en waar de arts rekening mee moet houden.
Onderdelen van endotracheale buizen
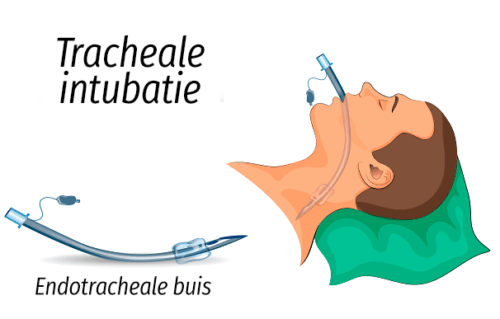
Endotracheale buizen of invasieve mechanische ventilatiesystemen bestaan uit verschillende onderdelen. Het is belangrijk dat je weet wat ze zijn. Dit zijn onder andere:
- Verbindingsstuk: Dit is een stuk dat de buis en de luchtwegen verbindt. We kunnen het ook definiëren als een mondstuk, en het is het tegenovergestelde deel van dat wat in de luchtwegen gaat.
- Buis: Het is het belangrijkste deel, dat zuurstof doorlaat. Normaal gesproken gebruikt men een lampje zodat de arts kan zien of hij het goed in de luchtpijp steekt.
- Punt: deze bevindt zich aan het andere uiteinde van het verbindingsstuk, die soms een puntige vorm heeft met een opening die ‘Murphy’s opening’ wordt genoemd. Dit hebben echter niet alle buizen. In feite kan het het risico op luchtwegletsels vergroten.
- Ballon: het zit direct naast het verbindingsstuk heeft meestal een aangepast en ergonomisch ontwerp om het gemakkelijk in te brengen. Dit deel van de buis helpt de druk op de wanden van de luchtpijp te verminderen. Meestal gebruiken artsen het bij kinderen.
Lees ook:
Je luchtwegen natuurlijk reinigen
Soorten endotracheale buizen
Naast de afzonderlijke onderdelen van een endotracheale buis zijn er ook verschillende soorten endotracheale buizen. Hier zijn er een paar en hun afzonderlijke kenmerken.
- Lumen endotracheale buizen: steriele apparaten gemaakt met polyvinylchloride of siliconen. Artsen kunnen ze oraal of nasaal inbrengen en ze moeten mogelijk anesthesie gebruiken om het inbrengen gemakkelijker te maken. Ze hebben een bal met een hoog volume en lage druk.
- Endotracheale buizen met dubbel lumen: Ideaal voor patiënten met asymmetrische longziekte of die een bronchopleurale fistel hebben. Ze geven artsen de mogelijkheid om lucht naar slechts één long te brengen.
- Ruimtelijke endotracheale buizen: er zijn verschillende soorten, zoals laserbestendige buizen als ze nodig zijn tijdens een operatie. Bovendien is er een spiraalvormige draadversterking in de wand van de buis om het klemmen te voorkomen.
- Buizen met extra poorten: artsen kunnen medicijnen toedienen die patiënten in noodsituaties nodig hebben. Ze kunnen bijvoorbeeld anesthesie of ontspannende middelen toedienen om de buis door de luchtweg te helpen.
Zoals je kunt zien, zijn er verschillende soorten endotracheale buizen die op een bepaald moment aan de individuele behoeften van patiënten kunnen voldoen. Laten we echter eens kijken waar men rekening mee moet houden voordat een endotracheale buis gebruikt wordt.
Misschien ook interessant om te lezen:
5 nuttige adviezen voor het bezoeken van een ziekenhuis
Aspecten waarmee rekening moet worden gehouden
Weten hoe endotracheale buizen correct moeten worden geplaatst, is iets dat professionals in de eerste hulp heel goed moeten weten. Het niet volgen van de juiste stappen of deze verkeerd uitvoeren kan het leven van patiënten in gevaar brengen.
Allereerst mag men deze buizen nooit in de keel van de patiënt persen. Als de luchtwegen weerstand bieden vanwege spanning of opwinding, moet men de patiënt kalmerende of ontspannende medicatie geven, zodat de wanden van de luchtpijp niet beschadigt raken.
Professionals die deze procedure uitvoeren moeten ook nauwkeurig, snel en wendbaar zijn. Bovendien moeten ze weten welk type buis hun patiënt nodig heeft, zodat ze geen tijd verspillen. We hopen dat al deze informatie nuttig is geweest!
In het artikel van vandaag gaan we het hebben over het gebruik en de soorten endotracheale buizen. Artsen brengen deze meestal via de mond of neus in. Ze zorgen ervoor dat de luchtwegen open zijn en blijven en dat patiënten goed kunnen ademen.
Artsen gebruiken ze alleen onder algehele verdoving, wanneer een patiënt in kritieke toestand verkeerd en mechanische beademing nodig heeft. Er kan ook sprake zijn van een noodgeval met een probleem dat de luchtwegen aantast.
Een aantal onderzoeken beschrijven deze procedure als ‘invasieve mechanische ventilatie’ (link in het Engels). De reden hiervoor is dat endotracheale buizen de luchtwegen open houden. In feite doen ze dit wanneer deze vernauwd raken.
In veel situaties is het zelfs nodig om medicijnen te gebruiken om de spieren in het gebied te ontspannen, zodat de endotracheale buis naar binnen kan.
Hieronder zullen we beschrijven hoe artsen ze gebruiken. Daarnaast leggen we uit uit welke onderdelen ze zijn samengesteld en waar de arts rekening mee moet houden.
Onderdelen van endotracheale buizen

Endotracheale buizen of invasieve mechanische ventilatiesystemen bestaan uit verschillende onderdelen. Het is belangrijk dat je weet wat ze zijn. Dit zijn onder andere:
- Verbindingsstuk: Dit is een stuk dat de buis en de luchtwegen verbindt. We kunnen het ook definiëren als een mondstuk, en het is het tegenovergestelde deel van dat wat in de luchtwegen gaat.
- Buis: Het is het belangrijkste deel, dat zuurstof doorlaat. Normaal gesproken gebruikt men een lampje zodat de arts kan zien of hij het goed in de luchtpijp steekt.
- Punt: deze bevindt zich aan het andere uiteinde van het verbindingsstuk, die soms een puntige vorm heeft met een opening die ‘Murphy’s opening’ wordt genoemd. Dit hebben echter niet alle buizen. In feite kan het het risico op luchtwegletsels vergroten.
- Ballon: het zit direct naast het verbindingsstuk heeft meestal een aangepast en ergonomisch ontwerp om het gemakkelijk in te brengen. Dit deel van de buis helpt de druk op de wanden van de luchtpijp te verminderen. Meestal gebruiken artsen het bij kinderen.
Lees ook:
Je luchtwegen natuurlijk reinigen
Soorten endotracheale buizen

Naast de afzonderlijke onderdelen van een endotracheale buis zijn er ook verschillende soorten endotracheale buizen. Hier zijn er een paar en hun afzonderlijke kenmerken.
- Lumen endotracheale buizen: steriele apparaten gemaakt met polyvinylchloride of siliconen. Artsen kunnen ze oraal of nasaal inbrengen en ze moeten mogelijk anesthesie gebruiken om het inbrengen gemakkelijker te maken. Ze hebben een bal met een hoog volume en lage druk.
- Endotracheale buizen met dubbel lumen: Ideaal voor patiënten met asymmetrische longziekte of die een bronchopleurale fistel hebben. Ze geven artsen de mogelijkheid om lucht naar slechts één long te brengen.
- Ruimtelijke endotracheale buizen: er zijn verschillende soorten, zoals laserbestendige buizen als ze nodig zijn tijdens een operatie. Bovendien is er een spiraalvormige draadversterking in de wand van de buis om het klemmen te voorkomen.
- Buizen met extra poorten: artsen kunnen medicijnen toedienen die patiënten in noodsituaties nodig hebben. Ze kunnen bijvoorbeeld anesthesie of ontspannende middelen toedienen om de buis door de luchtweg te helpen.
Zoals je kunt zien, zijn er verschillende soorten endotracheale buizen die op een bepaald moment aan de individuele behoeften van patiënten kunnen voldoen. Laten we echter eens kijken waar men rekening mee moet houden voordat een endotracheale buis gebruikt wordt.
Misschien ook interessant om te lezen:
5 nuttige adviezen voor het bezoeken van een ziekenhuis
Aspecten waarmee rekening moet worden gehouden
Weten hoe endotracheale buizen correct moeten worden geplaatst, is iets dat professionals in de eerste hulp heel goed moeten weten. Het niet volgen van de juiste stappen of deze verkeerd uitvoeren kan het leven van patiënten in gevaar brengen.
Allereerst mag men deze buizen nooit in de keel van de patiënt persen. Als de luchtwegen weerstand bieden vanwege spanning of opwinding, moet men de patiënt kalmerende of ontspannende medicatie geven, zodat de wanden van de luchtpijp niet beschadigt raken.
Professionals die deze procedure uitvoeren moeten ook nauwkeurig, snel en wendbaar zijn. Bovendien moeten ze weten welk type buis hun patiënt nodig heeft, zodat ze geen tijd verspillen. We hopen dat al deze informatie nuttig is geweest!
Alle aangehaalde bronnen zijn grondig gecontroleerd door ons team om hun kwaliteit, betrouwbaarheid, actualiteit en geldigheid te waarborgen. De bibliografie van dit artikel werd beschouwd als betrouwbaar en wetenschappelijk nauwkeurig.
- Díaz, E., Lorente, L., Valles, J., & Rello, J. (2010). Neumonía asociada a la ventilación mecánica. Medicina intensiva, 34(5), 318-324.
- Ferragut, C. R., & López-Herce, J. (2003, January). Complicaciones de la ventilación mecánica. In Anales de Pediatría (Vol. 59, No. 2, pp. 160-165). Elsevier Doyma.
- Ramón, C. O., & Pablo, Á. A. J. (2011). Manejo avanzado de la vía aérea. Revista Médica Clínica Las Condes, 22(3), 270-279.
Deze tekst wordt alleen voor informatieve doeleinden aangeboden en vervangt niet het consult bij een professional. Bij twijfel, raadpleeg uw specialist.







